Кардиогенный отек легких: причины, диагностика, лечение
Содержание
Кардиогенный отек легких определяется как отек легких из-за повышенного гидростатического давления в капиллярах, вторичного к повышенному давлению в легочной вене. Кардиогенный отек легких отражает накопление жидкости с низким содержанием белка в интерстиции легких и альвеолах в результате сердечной дисфункции.
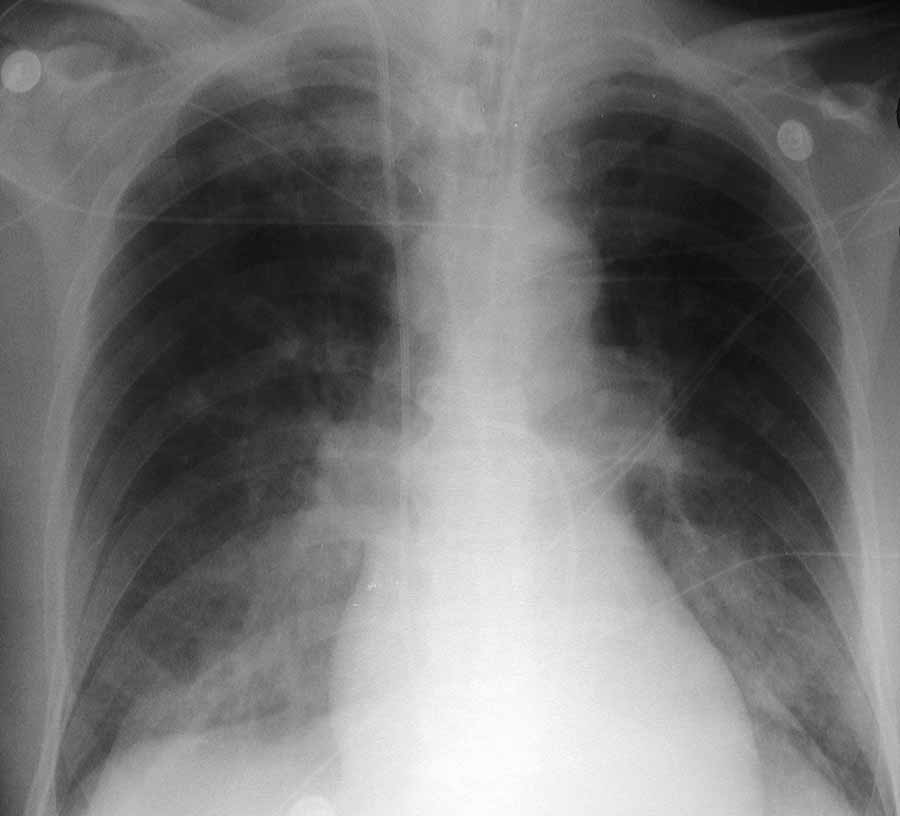
Рентгенограмма показывает острый отек легких у пациента, который поступил с острым передним инфарктом миокарда.
Отек легких может быть вызван следующими основными патофизиологическими механизмами:
-
Дисбаланс сил Старлинга – то есть повышение легочного капиллярного давления, снижение онкотического давления плазмы, повышение отрицательного интерстициального давления
-
Повреждение альвеолярно-капиллярного барьера
-
Лимфатическая обструкция
-
Идиопатический (неизвестный) механизм
Повышенное гидростатическое давление, приводящее к отеку легких, может быть вызвано многими причинами, в том числе чрезмерным введением внутрисосудистого объема, обструкцией легочного венозного оттока (например, митральным стенозом или миксомой левого предсердия) и недостаточностью левого желудочка, вторичной по отношению к систолической или диастолической дисфункции левого желудочка. Кардиогенный отек легких приводит к прогрессирующему ухудшению альвеолярного газообмена и дыхательной недостаточности. Без своевременного распознавания и лечения состояние больного может быстро ухудшаться.
Осложнения
Основными осложнениями, связанными с кардиогенным отеком легких, являются респираторная усталость и недостаточность. Оперативная диагностика и лечение, как правило, предотвращают эти осложнения, однако врач должен быть готов обеспечить вспомогательную вентиляцию легких, если у пациента начинают проявляться признаки респираторной усталости (к примеру, вялость, усталость, потливость, ухудшение состояния тревоги).
Внезапная сердечная смерть, производная по отношению к сердечной аритмии, является еще одной проблемой, и постоянный мониторинг сердечного ритма помогает в быстрой диагностике опасных аритмий.
Для предотвращения рецидива кардиогенного отека легких необходимо производить консультации больных, у которых отек легких вызван диетическими причинами или несоблюдением режима приема лекарств.
Причины
Кардиогенный отек легких вызван повышенным гидростатическим давлением в капиллярах легких, что приводит к проникновению жидкости в легочный интерстиций и альвеолы. Повышенное давление в левом предсердии увеличивает венозное давление в легочной артерии и давление в легочной микроциркуляторном русле, что приводит к отеку легких.
Механизм кардиогенного отека легких
Легочная капиллярная кровь и альвеолярный газ разделены альвеолярно-капиллярной мембраной, которая состоит из 3 анатомически разных слоев:
1) капиллярного эндотелия;
2) интерстициальное пространство, которое может содержать соединительную ткань, фибробласты и макрофаги;
3) альвеолярный эпителий.
Обмен жидкости обычно происходит между сосудистым руслом и интерстицием. Отек легких возникает при увеличении чистого потока жидкости из сосудистой системы в интерстициальное пространство. Отношения Старлинга определяют баланс жидкости между альвеолами и сосудистым руслом.
Чистая фильтрация жидкости может увеличиваться при изменении различных параметров уравнения Старлинга. Кардиогенный отек легких преимущественно возникает вторично по отношению к нарушению оттока левого предсердия или дисфункции левого желудочка. Чтобы отек легких развивался вторично по отношению к увеличению легочного капиллярного давления, легочное капиллярное давление должно повышаться до уровня, превышающего коллоидно-осмотическое давление в плазме.
Легочное капиллярное давление обычно составляет 8-12 мм рт. ст., а коллоидно-осмотическое давление – 28 мм рт. Высокое давление легочного капиллярного клина может не всегда быть очевидным при установленном кардиогенном отеке легких, поскольку капиллярное давление, возможно, вернулось к нормальному, когда измерение выполнено.
Лимфатические сосуды играют ключевую роль в поддержании адекватного баланса жидкости в легких, удаляя растворенные вещества, коллоид и жидкость из интерстициального пространства со скоростью приблизительно 10-20 мл / ч. Острое увеличение легочного артериального капиллярного давления (т.е. до > 18 мм рт. ст.) Может увеличить фильтрацию жидкости в легочный интерстиций, но лимфатическое удаление не увеличивается соответственно. Напротив, в присутствии хронически повышенного давления левого предсердия скорость удаления лимфы может достигать 200 мл / ч, что защищает легкие от отека легких.
Этапы
Прогрессирование накопления жидкости при кардиогенном отеке легких может быть представлено как три различных физиологических стадии.
Этап 1
На стадии 1 повышенное давление левого предсердия приводит к растяжению и открытию мелких легочных сосудов. На этом этапе газообмен крови не ухудшается или даже может быть немного улучшен.
Этап 2
На 2 стадии жидкость и коллоид перемещаются в легочный интерстиций из легочных капилляров, но первоначальное увеличение оттока лимфы эффективно удаляет жидкость. Продолжающаяся фильтрация жидкости и растворенных веществ может перекрывать дренажную способность лимфатической системы. В этом случае жидкость первоначально накапливается в относительно эластичном интерстициальном отделении, которым обычно является периваскулярная ткань крупных сосудов, особенно в зависимых зонах.
Накопление жидкости в интерстиции может нарушить работу мелких дыхательных путей, что приведет к легкой гипоксемии. Гипоксемия на этой стадии редко бывает достаточной величины, чтобы стимулировать тахипноэ. Тахипноэ на этой стадии в основном является результатом стимуляции юкстапульмональных капиллярных (J-типа) рецепторов, которые представляют собой немиелинизированные нервные окончания, расположенные рядом с альвеолами. Рецепторы J-типа участвуют в рефлексах, модулирующих дыхание и частоту сердечных сокращений.
Этап 3
На 3-й стадии, поскольку фильтрация жидкости продолжает увеличиваться и происходит заполнение свободного промежуточного пространства, жидкость накапливается в относительно несовместимом промежуточном пространстве. Промежуточное пространство может содержать до 500 мл жидкости. При дальнейшем накоплении жидкость пересекает альвеолярный эпителий в альвеолы, что приводит к альвеолярному затоплению. На этой стадии заметны нарушения газообмена, жизненная емкость и другие объемы дыхания существенно снижаются, а гипоксемия становится более тяжелой.
Сердечные расстройства, проявляющиеся как кардиогенный отек легких
Обструкция предсердного оттока
Систолическая дисфункция левого желудочка
Систолическая дисфункция, частая причина кардиогенного отека легких, определяется как снижение сократимости миокарда, которое уменьшает сердечный выброс. Падение сердечного выброса стимулирует симпатическую активность и расширение объема крови, активируя систему ренин-ангиотензин-альдостерон, которая вызывает ухудшение за счет уменьшения времени наполнения левого желудочка и повышения капиллярного гидростатического давления.
Хроническая недостаточность левого желудочка обычно является результатом застойной сердечной недостаточности (ЗСН) или кардиомиопатии. Причины острых обострений включают следующее:
-
Острый инфаркт миокарда или ишемия
-
Несоблюдение пациентом диетических ограничений (к примеру, диетических солевых ограничений)
-
Несоблюдение пациентом лекарств (к примеру, диуретиков)
-
Тяжелая анемия
-
Сепсис
-
тиреотоксикоз
-
Миокардит
-
Токсины миокарда (к примеру, алкоголь, кокаин, химиотерапевтические агенты, такие как доксорубицин [Адриамицин], трастузумаб [Герцептин])
-
Хроническая болезнь клапанов, аортальный стеноз, аортальная регургитация и митральная регургитация
Диастолическая дисфункция левого желудочка
Диастолическая дисфункция сигнализирует о снижении диастолической растяжимости левого желудочка (комплаенс). Из-за этого пониженного соответствия требуется повышенное диастолическое давление для достижения аналогичного ударного объема. Несмотря на нормальную сократительную способность левого желудочка, уменьшение сердечного выброса в сочетании с избыточным конечным диастолическим давлением приводит к гидростатическому отеку легких. Диастолические нарушения также могут быть вызваны сужением перикардита и тампонады.
Дисритмии
Быстрая фибрилляция предсердий и желудочковая тахикардия могут быть причиной возникновения кардиогенного отека легких.
Гипертрофия левого желудочка и кардиомиопатии
Они могут увеличить жесткость левого желудочка и конечное диастолическое давление с отеком легких, который возникает в результате повышения гидростатического капиллярного давления.
Перегрузка объема левого желудочка
Объемная перегрузка левого желудочка возникает при различных сердечных или несердечных заболеваниях. Сердечные заболевания – это разрыв межжелудочковой перегородки, острая или хроническая аортальная недостаточность и острая или хроническая митральная регургитация. Эндокардит, расслоение аорты, травматический разрыв, разрыв фенестрации врожденного клапана и ятрогенные причины являются наиболее важными причинами острой аортальной регургитации, которые могут привести к отеку легких.
Разрыв межжелудочковой перегородки, недостаточность аорты и митральная регургитация вызывают повышение конечного диастолического давления левого желудочка и давления левого предсердия, что приводит к отеку легких. Обструкция оттока левого желудочка, например, вызванная стенозом аорты, вызывает повышение конечного диастолического давления наполнения, повышение давления левого предсердия и повышение легочного капиллярного давления.
Задержка натрия может возникнуть в связи с систолической дисфункцией левого желудочка. Однако в определенных условиях, таких как первичные почечные расстройства, задержка натрия и перегрузка объемом могут играть первостепенную роль. Кардиогенный отек легких может возникать у лиц с гемодиализ-зависимой почечной недостаточностью, зачастую в результате несоблюдения диетических ограничений или несоблюдения сеансов гемодиализа.
Инфаркт миокарда
Одним из механических осложнений инфаркта миокарда может быть разрыв межжелудочковой перегородки или папиллярной мышцы. Данные механические осложнения значительно повышают объемную нагрузку в острых условиях и, следовательно, могут привести к отеку легких.
Обструкция оттока левого желудочка
Острый стеноз аортального клапана может вызвать отек легких. Однако, стеноз аорты вследствие врожденного расстройства, кальцификации, дисфункции протеза клапана или ревматического заболевания обычно имеет хроническое течение и связан с гемодинамической адаптацией сердца. Эта адаптация может включать концентрическую гипертрофию левого желудочка, которая сама по себе может вызвать отек легких вследствие диастолической дисфункции левого желудочка. Гипертрофическая кардиомиопатия является причиной динамической обструкции оттока левого желудочка.
Повышенное системное артериальное давление можно считать причиной обструкции оттока левого желудочка, поскольку она повышает системное сопротивление против насосной функции левого желудочка.
Диагностика
Лабораторные исследования, используемые при оценке пациентов с кардиогенным отеком легких, включают следующее:
-
Общий анализ крови позволяет исследовать тяжелую анемию и может вызвать сепсис или инфекцию, если присутствует существенно повышенное количество лейкоцитов или бандемия
-
Измерение уровня электролитов в сыворотке. Больные с хронической ЗСН часто используют диуретики и поэтому предрасположены к нарушениям электролита, в особенности к гипокалиемии и гипомагниемии; лица с хронической почечной недостаточностью подвержены высокому риску гиперкалиемии, в особенности когда они не проходят сеансы гемодиализа
-
Определение содержания мочевины в крови и креатинина – данные методы исследования позволяют исследовать больных с почечной недостаточностью и ожидаемой реакцией на диуретики; в состояниях с низким выходом, таких как систолическая дисфункция, снижение уровня БУН и уровня креатинина может быть вторичным по отношению к гипоперфузии почек
-
Пульсоксиметрия. Пульсоксиметрия полезна при оценке гипоксии и, следовательно, степени тяжести кардиогенного отека легких; она также полезна для мониторинга реакции больного на дополнительную оксигенацию и другие методы лечения.
-
Анализ газов артериальной крови – этот тест является более точным, чем пульсоксиметрия для измерения насыщения кислородом; Решение о начале искусственной вентиляции легких основывается, главным образом, на клинических данных, но в редких случаях результаты газов артериальной крови принимаются во внимание.
Электрокардиография
Увеличение левого предсердия и гипертрофия левого желудочка являются чувствительными, хотя и неспецифическими, признаками хронической дисфункции левого желудочка. Электрокардиография может свидетельствовать об острой тахидисритмии или брадидритмии или острой ишемии или инфаркте миокарда в качестве причины кардиогенного отека легких.
Компьютерная томография
КТ грудной клетки может быть полезным инструментом для дифференциации кардиогенного отека легких от острого респираторного дистресс-синдрома в отделении неотложной помощи с общей точностью диагностики 88,5%. Характеристики КТ грудной клетки с высокой положительной прогностической ценностью и умеренной отрицательной прогностической ценностью для кардиогенного отека легких, вероятно, включают наличие аттенюации матового стекла преимущественно в верхней доле или центральной области, а также консолидацию центрального воздушного пространства.
Лечение
Первоначальное лечение пациентов с кардиогенным отеком легких должно быть направлено на изучение основ реанимации, то есть дыхательных путей, дыхания и кровообращения. Кислород следует назначать всем пациентам, чтобы поддерживать насыщение кислородом более 90%. Любая связанная аритмия или ИМ должны лечиться соответствующим образом.
Методы доставки кислорода включают использование лицевой маски, неинвазивной вентиляции с поддержкой давления (которая включает двухуровневое положительное давление в дыхательных путях и постоянное положительное давление в дыхательных путях), а также интубацию и механическую вентиляцию. Какой метод используется, зависит от наличия гипоксемии и ацидоза, а также от уровня сознания пациента. Например, интубация и искусственная вентиляция могут стать необходимыми в случаях постоянной гипоксемии, ацидоза или изменения психического статуса. Использование неинвазивной вентиляции с поддержкой давления у пациентов с ацидозом с тяжелым острым кардиогенным отеком легких, по-видимому, не связано с неблагоприятными исходами (ранняя смертность и показатели интубации) у этих пациентов.
После первоначального ведения медикаментозное лечение кардиогенного отека легких сфокусировано на 3 основных задачах:
1) уменьшение легочного венозного возврата (снижение преднагрузки),
2) снижение системного сосудистого сопротивления (снижение постнагрузки) и, в некоторых случаях,
3) инотропное служба поддержки.
Понижение преднагрузки уменьшает гидростатическое давление в капиллярах легких и уменьшает трансдукцию жидкости в легочный интерстиций и альвеолы. Снижение постнагрузки увеличивает сердечный выброс и улучшает почечную перфузию, что допускает диурез у пациента с перегрузкой жидкостью.
Больные с тяжелой дисфункцией левого желудочка или острыми клапанными нарушениями могут иметь гипотензию. Эти лица могут не переносить лекарственные препараты. Следовательно, для поддержания адекватного артериального давления необходима инотропная поддержка для таких больных.
Больным, которые остаются гипоксичными, несмотря на дополнительную оксигенацию, и лицам, имеющим тяжелые респираторные расстройства, требуется дополнительная вентиляционная поддержка в дополнение к максимальной медикаментозной терапии.



